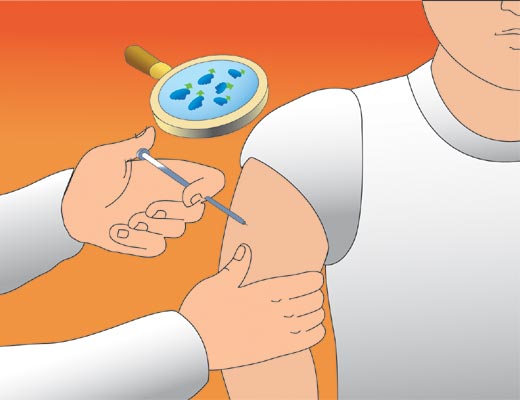
Принято считать, что вакцинацию (от лат. «vassa» — корова) ввел в практику в 1796 году английский врач Эдуард Дженнер, сделавший первую прививку «коровьей оспы» 8-летнему мальчику Джеймсу Фипсу. Когда через полтора месяца Джеймса заразили натуральной оспой, ребенок не заболел. Однако история вакцинации начинается гораздо раньше. На Востоке содержимое пустул (гнойничков) больных средней тяжести втирали в кожу предплечья.
В XI веке китайские медики вкладывали оспенные струпья в ноздри, а черкесы и грузины делали уколы иголками, смоченными в жидкости оспенных язв. Впрочем, до сих пор не прекращаются споры о том, нужны ли прививки человеку.
Обмен болезнями
В Древней Греции и Риме оспы не было. Можно сказать, что эту страшную болезнь «подарил» Европе технический прогресс. В древности путешественники, заболев в пути, либо умирали, либо, переболев, становились неопасными для окружающих, так как инкубационный период той же оспы длится 12 дней. За такое время странники просто не успевали добираться до места. Ситуация изменилась в V—VI веках, когда появились быстроходные парусные суда, которые и способствовали ее распространению. В результате в Средние века оспой болели уже настолько часто, что женщина, у которой на лице не было отметин, считалась красавицей. Точно так же проникли в Европу и другие чисто азиатские болезни — чума, холера, гепатит, грипп.
В эпоху Великих географических открытий эпидемии перекочевали в Америку. В 1521 году среди экипажа испанского судна под предводительством Эрнана Кортеса оказался больной солдат, от которого заразилось несколько мексиканцев, и в течение последующих нескольких лет от оспы умерло около 3,5 миллиона индейцев. Именно это заболевание считается виновником гибели цивилизации майя, оспа также практически полностью уничтожила племена алиотов.
В течение следующих четырех столетий эпидемии в Америке случались едва ли не каждый год. Немалую лепту в распространение оспы внесли и работорговцы, привозившие на ее территории зараженных рабов.
В свою очередь, пересекшие океан европейцы на берегах Центральной и Южной Америки и Африканского континента заражались желтой лихорадкой. Желтой она называлась потому, что после того, как у заболевшего резко поднималась температура и начинался сильный озноб, его кожа желтела. Эта болезнь была не менее смертоносной, чем оспа, — большинство инфицированных умирало. Кстати, желтую лихорадку еще называли «Желтым Джеком». Это словосочетание пошло от распространенного в народе наименования английского морского флага — «Юнион Джек». Все знали, что, когда на судне появлялся хоть один больной, команда вывешивала на мачте желтый флаг — признак беды. По свидетельству историков, в числе первых пострадала команда легендарного пирата Фрэнсиса Дрейка. 300 солдат и матросов были похоронены в Атлантическом океане около одного из островов Зеленого мыса — острова Святого Томаса. Не исключено, что и легенда о Летучем голландце родилась из-за желтой лихорадки: не пострадавшие члены экипажа могли в панике покинуть «заразный» корабль.
Странные эпидемии
В истории медицины кроме описаний хорошо известных заболеваний сохранились также свидетельства о весьма загадочных недугах, возникавших как бы из ниоткуда, охватывавших довольно обширные территории, а затем бесследно исчезавших. Например, в конце ХV века, во времена правления династии Тюдоров, воцарившейся в Англии с приходом к власти короля Генриха VII и его французских наемников, жители этой страны начали умирать от так называемой «потливой болезни». У заразившихся ею резко поднималась температура, краснело лицо и интенсивно выделялся пот. Но самым интересным и необъяснимым был тот факт, что болезнь эта настигала прежде всего состоятельных граждан, к тому же взрослые болели гораздо чаще, чем дети. В течение нескольких месяцев от «потливой горячки» один за другим скончались три лорд-мэра Лондона. И таких эпидемий было зафиксировано несколько. Последняя, наиболее тяжелая, в 1562 году охватила не только Англию, но и большую часть Европы. Потом загадочная болезнь внезапно исчезла и больше никогда и нигде не появлялась.
В 1916-м, во время Первой мировой войны, по Румынии впервые прокатилась волна летаргического энцефалита. Главным признаком этого заболевания было непреодолимое желание спать, причем днем. Большинство заболевших, как правило, также умирали, а у выживших навсегда оставались характерные подергивания рук и ног. Вспышки летаргического энцефалита периодически наблюдались вплоть до 1930 года, после чего и эта болезнь исчезла.
Корова — двигатель прогресса
В начале XVIII века супруга английского посла в Турции Мэри Уортлей Монтегю привезла оттуда на родину метод защиты от оспы путем введения (инокуляции) небольшого количества жидкости из пузырьков на коже больных оспой средней тяжести, втирая ее в предплечье здорового человека. Через какое-то время инокулированный, как правило, заболевал, но быстро выздоравливал, и после этого ему была уже не страшна ни обычная оспа (от нее умирало до 6% заболевших), ни легочная (уносившая около 45% инфицированных), ни самая страшная «черная» (убивавшая от 75 до 100% заразившихся). Впрочем, на применение «турецкой защиты» решались немногие: слишком велик был страх заболеть «по-настоящему». И тем не менее храбрецы находились, и среди них были даже венценосные особы.
Так, в 1768 году в Россию для инокуляции Екатерины II и ее сына Павла был вызван английский врач Т. Димсдаль. После смерти от оспы французского короля Людовика XV этому методу защиты решил подвергнуться его внук Людовик XVI.
Так что идея прививок — подобное упреждать подобным — витала в воздухе. Ее уловил практикующий врач Эдуард Дженнер, который заметил, что крестьянки, которые периодически заражаются коровьей оспой, никогда не заболевают «человеческой». Впрочем, справедливости ради, надо заметить, что некоторые фермеры оказались не менее наблюдательными. Во всяком случае, за 22 года до исторического эксперимента Дженнера английский фермер Джести, к возмущению соседей, заразил коровьей оспой жену и двоих своих детей. У всех троих привитых поднялась высокая температура, и к ним пришлось вызывать врача. Но когда в округе началась эпидемия оспы, семья Джести совершенно не пострадала, хотя и не избегала контактов с больными. В 1791 году в Пруссии эксперимент англичанина повторил голштинский фермер Плетт.
Эдуард Дженнер, чтобы еще более обезопасить процедуру вакцинации, начал перевивать коровью оспу от привитых детей. Впрочем, вскоре выяснилось, что такой метод чреват осложнениями, так как при нем существовала опасность побочного заражения рожей, сифилисом и другими болезнями. Только в 1852 году итальянский врач А. Негри предложил получать вакцину от привитых телят. А через 6 лет в Англии был принят закон, по которому вакцину надлежало готовить в специальных институтах, а материал (коровьи корочки и лимфу) следовало обрабатывать глицерином, чтобы уничтожать микробов. Такой способ, кстати, изобрел немецкий бактериолог Роберт Кох, открывший возбудитель туберкулеза.
Куриные истории
Казалось, Дженнеру удалось указать медицине путь, по которому можно идти в дальнейшем. Успехи оспопрививания будоражили воображение ученых. Казалось, нужно приложить еще совсем немного усилий и все существующие эпидемии будут побеждены. Врачи бросались в самую их гущу, самоотверженно ставили эксперименты над собой. Например, выдающийся российский врач-эпидемиолог Данила Самойлович (Сущинский) выпил содержимое созревшего бубона чумы, предложив таким образом предохраняться медикам, работавшим в чумных больницах. Сам Самойлович (1744—1805) не заболел, однако вакцина против чумы была создана много позже. Впрочем, и с остальными «противоядиями» долгое время ничего не получалось. Следующая вакцина появилась только спустя 100 лет и практически случайно.
В начале XIX века стало понятно, что те «зверушки», которых наблюдал в окуляр изобретенного им же микроскопа А. Левенгук, далеко не так безобидны, как казалось на первый взгляд, и многие из них являются причиной болезней и страшнейших эпидемий. В результате ученые мужи, склонившие головы над микроскопами, стали выявлять все новых и новых возбудителей болезней. Среди них был и химик Луи Пастер. Он уже снискал славу среди французских виноделов своим открытием, доказавшим, что брожение вызывают бактерии, и вооружил их новыми способами защиты вина. В 1881 году к Пастеру за помощью обратились животноводы: падеж скота, вызванный сибирской язвой и куриной холерой, ставил их на грань разорения. И ученый принялся за работу. В попытках найти эффективное лекарство он заражал подопытных кур, но они по-прежнему дохли. Однажды расстроенные ассистенты сообщили ему, что бактерии куриной холеры, оставленные на время каникул в теплом помещении, совершенно потеряли силу: куры перестали заражаться. И тогда в голову ученого пришла гениальная догадка. Птицам начали вводить сначала ослабленные бактерии, а затем — обычные. И куры перестали заболевать.
В начале мая 1881 года Пастер пригласил на ферму в Пуилье-ле-Фор многочисленных гостей — ученых, политиков, журналистов — и на их глазах сделал прививку от сибирской язвы 30 овцам и 5 коровам (столько же животных не были вакцинированы). В конце мая скотину заразили сибирской язвой. Через 2 дня в живых остались только те, что были привиты. Впоследствии русский исследователь Илья Мечников (1845—1916), которого в свою очередь называют отцом иммунологии, так сформулировал принципы Пастера: «Во-первых, нужно получить разводку данной бактерии; во-вторых, найти способ ее достаточного ослабления и, в-третьих, установить степень силы ослабленных культур, нужную для предохранения от заразы».
В 1885 году Пастером была разработана вакцина от бешенства. Возможно, ученым двигали личные мотивы. Существует версия, что в детстве маленький Луи увидел человека, укушенного бешеным волком. Страшная картина прижигания места укуса раскаленным железом потрясла Пастера. Но когда он все-таки создал вакцину, то долго не решался провести эксперимент на людях и в конце концов решил проверить действие прививки на себе, но тут одна женщина привезла к нему из Эльзаса мальчика, искусанного бешеной собакой. Терять было нечего: в любом случае ребенок бы умер, и Пастер начал вводить противостолбнячную сыворотку. После 14 уколов мальчик выздоровел. С этого момента слава Пастера пошла по всему миру, ведь тогда после укуса бешеного животного никто не выживал. В разных странах начали открываться пастеровские станции, где делали прививки от бешенства, сибирской язвы и куриной холеры. В России такая станция появилась в 1886 году в Одессе и была на тот момент второй в мире.
Теория защиты
Вместе с поиском возбудителей болезней и способов защиты от них врачей и ученых волновал вопрос, почему и как именно организм борется с инфекциями. Родоначальниками иммунологии признаны Илья Мечников и Пауль Эрлих. Интересно то, что оба они выражали прямо противоположные точки зрения и в течение десятилетий вели непрекращающиеся научные дебаты.
Мечников считал, что от чужеродного вмешательства организмы защищают фагоциты (белые кровяные тельца). К такому выводу он пришел, наблюдая в микроскоп за прозрачной личинкой морской звезды, в тело которой он ввел немного красной краски — кармина. К зернам краски устремились блуждающие клетки, которые их «съели» и окрасились сами. После этого Мечников вставил под кожу личинок несколько шипов от роз и на следующий день увидел, что красные клетки окружили инородное тело. Рассуждения ученого были таковы: ни одно заболевание, вызываемое болезнетворными микробами, не обходится без воспаления, и если разгадать сущность воспаления, то откроется и способ, благодаря которому организм борется с микробами. Навстречу микробам движутся блуждающие клетки-защитники, после чего начинается ожесточенная борьба — человека лихорадит, поднимается температура, и в том случае, если фагоциты (по-древнегречески «фаго» — пожираю, «цитос» — клетка) удается победить микробы, то пациент выздоравливает.
Свои идеи в 1883 году Мечников впервые обнародовал на съезде естествоиспытателей и врачей в Одессе. В своем докладе «Целебные силы организма» он сказал: «Ученые давно обратили внимание на тот факт, что люди, несмотря на то, что ежеминутно проглатывают и вдыхают миллионы болезнетворных бактерий, не всегда заболевают, заражаются. Видимо, и в теле человека имеются клетки, похожие на амеб, которые способны поедать и тем обезвреживать наших врагов. Эти клетки живут в крови человека и известны под именем белых кровяных телец… Поскольку мы говорим о болезнях, причиняемых бактериями, то есть микроскопическими твердыми телами, постольку и целебные силы организма являются в виде свойств блуждающих клеток есть и переваривать этих паразитов... Явления предохранительной прививки, быть может, сведутся к особенностям пищеварительной способности целебных клеток, способности, которая, как мы знаем по опыту, подвержена чрезвычайным, до каприза доходящим индивидуальным колебаниям».
От низших животных Мечников перешел к изучению млекопитающих и заметил, что белые кровяные тельца вакцинированного кролика справляются с микробами сибирской язвы, а не вакцинированного — не успевают. Таким образом, он сделал вывод, что иммунитет зависит от степени «дрессировки» фагоцитов.
В противовес фагоцитарной теории Пауль Эрлих утверждал, что микробов уничтожают не фагоциты, а кровяная сыворотка и другие тканевые жидкости организма. Однако, как оказалось, правы были и тот, и другой. И в 1908 году и Мечников, и Эрлих получили Нобелевскую премию в области медицины.
Умозрительное вакцинирование
Со времен Дженнера, создавшего живую вакцину, и Пастера, придумавшего ослабленную вакцину, ничего принципиально нового учеными предложено не было. Улучшилась технология производства, появились новые препараты, однако принципы их создания остались прежние. Но, возможно, вакцины нового поколения будут в корне отличаться от «классических». Сейчас ведутся интенсивные работы над генно-инженерными вакцинами. В структуру ослабленных вирусов, бактерий дрожжей или клеток высших организмов встраивается ген, который отвечает за образование антигена того возбудителя, против которого будет направлена вакцина.
Самым новым направлением стала разработка метода ДНК-вакцинирования. Идея состоит в том, чтобы встроить гены микроорганизма, ответственные за синтез микробного белка, в геном человека. При этом клетки человека начинают продукцию чужеродного белка, а иммунная система вырабатывает антитела к нему. Однако пока ДНК-вакцины вызывают больше вопросов, чем ответов. Один из основных — не приведет ли подобная «перестройка» к возникновению раковых клеток.
Разрабатываются вакцины-леденцы, вакцины-иглы, которые будут постепенно растворяться в коже, а также вакцины-кожные пластыри. Вообще считается, что вакцины, введенные через кожу, менее токсичны. Еще одно направление — противозачаточные вакцины. Их смысл состоит в том, что оплодотворению яйцеклетки можно препятствовать, вызывая в организме женщины иммунный ответ на гормоны беременности.
Продолжаются также поиски «противораковых» вакцин. В их основу положена идея Коули, который предложил использовать стимуляцию иммунной системы для отторжения опухолей.
Pro et contra
В большинстве стран мира в стандартный набор обязательных прививок входят четыре вакцины — полиомиелитная, коревая, краснушная, паротитная. В отношении остальных вакцин каждое государство придерживается своей политики. Например, в США вакцинация против коклюша делается только по желанию родителей: считается, что вакцина чересчур токсична и вызывает многочисленные побочные эффекты. Прививки против туберкулеза и гепатита В обязательны только для групп риска, в частности для медработников. В России в так называемый календарь прививок входят вакцины против дифтерии, столбняка, коклюша, гепатита В и БЦЖ.
Резко возражают против прививок врачи-гомеопаты, которые считают, что при вакцинации введение в организм в больших количествах чужого белка вызывает нежелательные побочные эффекты. Естественно протекающая болезнь повышает общую иммунную защиту всего организма, тогда как вакцинация, укрепляющая иммунитет к специфическому заболеванию, может снизить общую способность организма обороняться от других заболеваний. Особый протест у гомеопатов вызывает вакцинация от туберкулеза, которая проводится в роддоме на 3—4-й день после рождения. В этот момент у ребенка иммунитет вообще не сформирован, а значит, такая прививка, по их мнению, бессмысленна и опасна, тем же детям, у которых есть предрасположенность к туберкулезу, она просто противопоказана. Как альтернативу гомеопаты предлагают гомеопатические прививки, в которых не содержится ни единой молекулы токсичной инфекции.
Менее радикально настроенные иммунологи настаивают на обязательном индивидуальном тестировании, которое показывает, какие антитела и сколько их присутствует в крови и насколько человек нуждается в прививке. Исходя из результатов, можно сказать, делать вторую ревакцинацию или нет. В 1998 году был принят закон РФ «Об иммунопрофилактике инфекционных болезней», который дает право отказаться от прививок.
Палочки-убийцы
Если XIX век называют веком микробиологии, то XX стал эпохой вирусологии. Первый вирус (проходящий через бактериологические фильтры возбудитель табачной мозаики) был открыт в 1892 году российским ботаником и микробиологом Дмитрием Ивановским (1864—1920 годы). Теперь известно, что около 80% заболеваний вызывают вирусы (от лат. «virus» — яд) — мельчайшие частицы, проникающие в клетку и заставляющие ее работать на себя.
В 1900 году была, наконец, раскрыта тайна «Желтого Джека». Экспедиция, посланная американским правительством на Кубу для изучения причин распространения малярии или желтой лихорадки, выяснила, что ее виновник — вирус, распространяемый комарами. Власти энергично взялись за уничтожение насекомых, и эпидемии резко пошли на убыль.
Правда, вакцину против малярии удалось создать лишь в 1937 году. Хотя через 5 лет желтая лихорадка трагически напомнила о себе. В 1942 году случилось ЧП: из 80 тысяч англо-американских военнослужащих, высаженных десантом в Африке и вскоре заболевших, 62 человека погибли. Оказалось, что заболевшим привили вакцину, в которой использовалась сыворотка доноров, незадолго до этого переболевших гепатитом. С тех пор по международным правилам категорически запрещается использовать в вакцинах сыворотку человека.
Как действует вакцина
В 1957 году австралийский биолог и будущий нобелевский лауреат Фрэнк Бернет выдвинул клонально-селекционную теорию иммунитета, объяснившую, наконец, принцип вакцинации. Антигены, содержащиеся в вакцине, «оставляют» после себя клетки иммунологической памяти, которые при встрече со знакомой инфекцией быстро узнают «захватчиков» и вырабатывают нужные антитела. Чем больше антигенов остается в прививке, тем она, с одной стороны, эффективнее, а с другой — и более опасна, потому что не исключается возможность заражения. Ярким примером тому явилась ситуация, сложившаяся с вакцинами против полиомиелита.
В Америке первая вакцина была создана вирусологом из Питсбургского университета Джонасом Солком (1914—1995) в 50-х годах прошлого столетия из убитых вирусов. Она защищала от болезни, однако после ее приема привитый сам становился источником инфекции, потому что вирус полиомиелита развивается в кишечнике. Спустя несколько лет американец Альберт Сэйбин (1906—1993) из медицинского колледжа университета Цинциннати предложил живую вакцину, от которой не образуется «дикий» вирус. Однако риск заболеть «по-настоящему» все-таки существует. В Швеции живые прививки вообще запретили. Два года назад начали переходить на использование убитой вакцины Солка и в США. По статистике, после прививок Сэбина там ежегодно заболевают 8 человек.
Вакцина из растений
1. Антигенная детерминанта (протеиновый сегмент, составленный из аминокислот) из вызывающего заболевание вируса встраивается в растительный вирус.
2. Последовательность нуклеиновых кислот для антигена включается в растительный вирус — генетический код, содержащий программу производства S-протеина. Каждый отдельный вирус, который будет размножен из этого генетически модифицированного, будет содержать копию последовательности внедренных аминокислот.
3. Небольшое количество генетически модифицированного вируса вводится в листья целевого растения.
4. В течение нескольких недель вирус распространяется в растении, вырабатывая миллионы копий антигена. Собранные и очищенные листья могут использоваться для производства инъекционной вакцины, а плоды (фрукты или овощи) — использоваться как пищевая вакцина.
Календарь профилактических прививок России (вступил в силу с 01.01.2002 г. по приказу Министерства Здравоохранения №229 от 27.06.2001)
12 часов первая вакцинация гепатит B
3—7-й день вакцинация туберкулез
1-й месяц вторая вакцинация гепатит В
3 месяца первая вакцинация дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция
4,5 месяца вторая вакцинация дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция
6 месяцев третья вакцинация дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция, третья вакцинация гепатит В
12 месяцев вакцинация корь, паротит, краснуха
18 месяцев первая ревакцинация дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция
20 месяцев вторая ревакцинация полиомиелит
6 лет вторая вакцинация корь, паротит, краснуха
7 лет вторая ревакцинация против дифтерии, столбняка, первая ревакцинация туберкулез
13 лет вакцинация против гепатита В, вакцинация против краснухи (девочки)
14 лет третья ревакцинация дифтерия и столбняк, ревакцинация туберкулез, третья ревакцинация против полиомиелита
взрослые ревакцинация дифтерия и столбняк каждые 10 лет от момента последней ревакцинации
Примечания:
1. Иммунизация в рамках национального календаря профилактических прививок проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке в соответствии с инструкциями по их применению.
2. Детям, родившимся от матерей, носителей вируса гепатита В или больных вирусным гепатитом В в третьем триместре беременности, вакцинация против вирусного гепатита В проводится по схеме 0-1-2-12 месяцев.
3. Вакцинация против гепатита В в 13 лет проводится ранее не привитым по схеме 0-1-6 месяцев.
4. Вакцинация против краснухи проводится девочкам в 13 лет, ранее не привитым или получившим только одну прививку.
5. Ревакцинация против туберкулеза проводится не инфицированным микобактериями туберкулеза туберкулинотрицательным детям.
6. Ревакцинация против туберкулеза в 14 лет проводится не инфицированным микобактериями туберкулеза туберкулинотрицительным детям, не получившим прививку в 7 лет.
7. Применяемые в рамках национального календаря профилактических прививок вакцины (кроме БЦЖ) можно вводить одновременно разными шприцами в разные участки тела или с интервалом в 1 месяц.
8. При нарушении срока начала прививок последние проводят по схемам, предусмотренным настоящим календарем и инструкциями по применению препапатов.









 Противовирусные препараты: за и против
Противовирусные препараты: за и против Добро пожаловать в Армению. Знакомство с Арменией
Добро пожаловать в Армению. Знакомство с Арменией Крыша из сэндвич панелей для индивидуального строительства
Крыша из сэндвич панелей для индивидуального строительства Возможно ли отменить договор купли-продажи квартиры, если он был уже подписан
Возможно ли отменить договор купли-продажи квартиры, если он был уже подписан Как выбрать блеск для губ
Как выбрать блеск для губ Чего боятся мужчины
Чего боятся мужчины Как побороть страх перед неизвестностью
Как побороть страх перед неизвестностью Газон на участке своими руками
Газон на участке своими руками Как правильно стирать шторы
Как правильно стирать шторы Как просто бросить курить
Как просто бросить курить

 - 3819 -
- 3819 -

