Если предложить инженеру сконструировать мотор, который мог бы работать 70— 80 лет подряд, не останавливаясь ни на минуту, он ответит, что это невозможно. Ни одно созданное человеком устройство не может служить так долго. В то время как в груди каждого из нас такой мотор есть. Он начинает работать до нашего рождения и не останавливается до последних минут. Это — сердце.
Правда, в последние десятилетия его долговечность сократилась. И тому есть множество причин.
Более половины всех смертей в развитых странах вызвано сегодня болезнями сердечно-сосудистой системы. Инфаркты, инсульты, оторвавшиеся тромбы — обычно лишь завершение хронической сердечной недостаточности. Устойчивой неспособностью сердца обеспечить необходимый уровень кровоснабжения организма только в России страдают 8,2 миллиона человек, не считая тех, кто лечится самостоятельно, не обращаясь к врачу. Примерно 3,5 миллиона из них находятся уже на той стадии, когда лечение лекарственными препаратами бесполезно.
Двести ударов в минуту
Сердце перекачивает кровь, несущую кислород всему организму. Но и оно само нуждается в кислороде не меньше. Главную роль по доставке животворящего газа к сердцу выполняют три веточки артерии, которые выходят из аорты. Они оплетают его снаружи своеобразным венцом (откуда и название — коронарные, то есть венечные артерии) и проникают капиллярами в толщу мышцы. Сердечная мышца (миокард) — одна из самых чувствительных к нехватке кислорода тканей, и прекращение кровоснабжения всего на несколько минут приводит к гибели отключенного участка.
На внутренних стенках коронарных артерий часто возникают так называемые атеросклеротические бляшки — скопления рыхлой жировой массы, постепенно сужающие просвет сосуда. Когда этот просвет становится слишком мал, участку, снабжаемому пораженным сосудом, перестает хватать крови, в результате чего сердце не справляется сначала с повышенными нагрузками, а затем и с обычным объемом работы. Возникают атеросклероз коронарных артерий и вызываемая им ишемическая болезнь сердца (ИБС), которые при неблагоприятном течении болезни могут иметь два исхода: инфаркт, когда сосуд закрывается полностью и обескровленный участок гибнет, или отрыв крупного тромба, который нередко возникает в забитых бляшками участках сосудов.
Не менее тяжелое заболевание — дилатационная кардиомиопатия (ДКМП). Пораженное этой болезнью сердце ведет себя как надуваемый воздушный шар: оно постепенно увеличивается в объеме, форма его приближается к шарообразной, а стенки истончаются. Чтобы вытолкнуть из него кровь, раз от раза требуется все большее усилие, а возможности растянутой сердечной мышцы постепенно уменьшаются. Вдобавок меняющаяся геометрия сердца приводит к тому, что створки клапана, отделяющего левый желудочек от аорты, перестают смыкаться, и часть с таким трудом вытолкнутой крови тут же возвращается обратно. Причины и механизмы ДКМП до конца не изучены, зато хорошо известны последствия: у 70% больных срок жизни ограничен 5 годами с момента развития заболевания.
Не менее опасны и многочисленные нарушения сердечного ритма. У сердца есть сложная, многоуровневая система управления и координации своей деятельности. В обычных условиях оно подчиняется командам центральной нервной системы, заставляющим сердце биться чаще или реже, например, в зависимости от мышечной нагрузки или переживаемых чувств. Если связь с нервными центрами слабеет, сердце переходит в автоматический режим: один из участков сердечной мышцы задает ритм, под который подстраиваются все остальные. При разрушении или изоляции этого участка генератор ритма появляется в другом месте, и так, пока не будут вычерпаны все ресурсы. Бывает, однако, что автономный водитель ритма начинает работать совокупно с командами из центра или из системы проведения сигналов (а она у сердца своя, состоящая не из нервных клеток, а из видоизмененных мышечных). Тогда сердце начинает биться с огромной частотой — до 200 ударов в минуту. Еще хуже, когда противоречивые команды приводят к утрате синхронности в работе мышечных волокон: каждое из них начинает сокращаться в собственном ритме, и вместо слаженных движений получаются хаотические подергивания, бессильные вытолкнуть кровь. Последствия этого состояния (фибрилляции) мало чем отличаются от внезапной остановки сердца.
Список даже наиболее распространенных и опасных сердечных болезней этим, конечно, не исчерпывается.
История с пересадкой
Отказ от курения, ограничение потребления алкоголя, контроль за собственным весом и регулярные диагностические обследования позволили странам Западной Европы и Северной Америки значительно снизить смертность от сердечно-сосудистых болезней. Например, заболеваемость ишемической болезнью сердца на сто тысяч человек в Швейцарии сейчас примерно втрое ниже, чем в России. И дело тут не только и не столько в разных финансовых возможностях (хотя их сбрасывать со счетов тоже нельзя). И, несмотря на то что за последние десятилетия возможности лекарственной терапии многократно расширились, радикальным, а во многих случаях и единственным лечением остается хирургическое.
Самой знаменитой операцией ХХ века стала, конечно, пересадка сердца. Все знают, что впервые успешную операцию такого рода провел в 1967 году южноафриканский хирург Кристиан Барнард. Гораздо менее известно, что началась эта эпохальная история в Москве, на Большой Пироговской, где в 40—50-е годы советский хирург Владимир Демихов в опытах на собаках разработал технику пересадки сердца. Он доказал, что такое сердце может успешно выполнять свои функции и даже подчиняться регуляторам сердечной деятельности организма-хозяина. За эти труды ученый-практик получил докторскую степень, но никакого применения в медицине они тогда не нашли: чужой орган был обречен на быстрое отторжение иммунной системой. Только появление препаратов, подавляющих иммунную реакцию, позволило ввести пересадку сердца в клиническую практику.
Сегодня эта операция стала почти рутинной: ежегодно в мире пересаживаются несколько тысяч сердец. Средний срок жизни после пересадки перевалил за 12 лет, а в груди 48-летнего Тони Хьюзмена из американского города Дейтона донорское сердце бьется уже 28 лет — больше половины его жизни. Это при том, что такая операция назначается лишь тем, кому без нее осталось жить месяцы.
Однако самый радикальный способ лечения так и не стал радикальным решением проблемы. Получатель донорского сердца обречен всю жизнь принимать иммуносупрессоры, что не только делает его уязвимым для инфекций, но и нередко дает осложнения на печень и почки. Немало проблем связано и с изъятием донорского сердца — это можно делать только с согласия родственников, не всегда готовых признать мертвым человека с еще бьющимся сердцем. А каждая минута после его остановки сильно снижает шансы на успех. Но самой главной и неразрешимой проблемой стала нехватка доноров. В США, на долю которых приходится большая часть пересадок сердца, делается 2—2,5 тысячи таких операций в год, в то время как ежегодная потребность в них в 10 раз больше.
Выходы из этого тупика пока существуют лишь в теории. Один из них — ксенотрансплантация, пересадка органов от животных. Более всего для этих целей подходит сердце обычной свиньи. Скорее всего, оно может вызвать у иммунной системы пациента еще более острую реакцию отторжения, чем человеческое. Но можно пересадить свинье гены человеческих ингибиторов комплемента — ключевого иммунного белка, запускающего реакцию отторжения. Трансплантат, состоящий из клеток, поверхность которых покрыта такими ингибиторами, должен оказаться невидимым для иммунной системы. Так это или нет, предстоит узнать в ближайшие годы: для отключения системы комплемента в геном свиньи нужно ввести минимум шесть человеческих генов. Пока самая перспективная группа профессора Яна МакКензи из Австралии сообщила об успешном введении пяти.
Другой выход — выращивание изолированных органов для пересадки из собственных клеток пациента. Это направление развивается с головокружительной быстротой. В апреле 2006 года ученые калифорнийского Института регенеративной медицины под руководством доктора Энтони Аталы сообщили об успешном выращивании и пересадке пациентам купола мочевого пузыря. Но вырастить вне тела такой сложнейший орган, как сердце, никто пока не берется, хотя специалисты настроены оптимистично: рано или поздно это будет сделано.
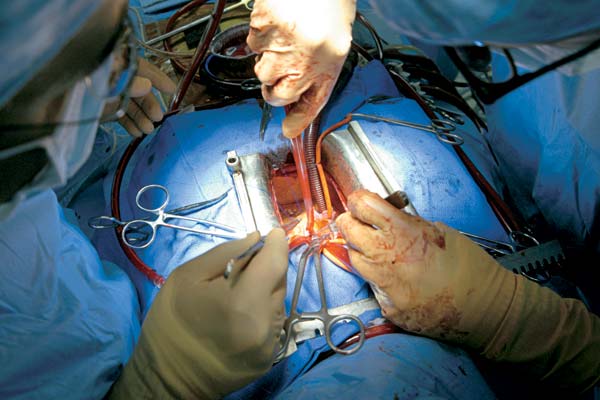
Несколько лучше обстоят дела с хирургическим лечением ишемической болезни сердца — операцией аорто-коронарного шунтирования, ставшей по-настоящему массовой. Здесь нет проблемы иммунитета: донором выступает сам больной. Из его бедра извлекается отрезок подкожной вены нужной длины, который одним концом подшивается к аорте, а другим — к коронарной артерии ниже пораженного бляшками участка. Кровь таким образом идет в обход узкого места, и нормальное кровоснабжение сердечной мышцы восстанавливается. Уже знакомый нам Демихов предложил более изящный вариант: перенаправлять в коронарную артерию одну из двух внутренних грудных (маммарных) артерий, идущих по задней стороне грудины. Эти сосуды отходят от аорты, так что высвободить и пришить нужно только дальний конец шунта. Кроме того, грудная артерия и по диаметру, и по строению стенок куда больше соответствует коронарным артериям, чем бедренная вена, и в ней очень редко возникают атеросклеротические бляшки. Казалось бы, проблема ИБС решена: после шунтирования люди возвращаются к полноценной жизни, могут строить дома, прыгать с парашютом или управлять государством. Но шунтирование не устраняет причин болезни, оно лишь компенсирует ее последствия. Через некоторое время после операции бляшки нередко появляются снова — в самом пересаженном сосуде или в новых участках коронарных артерий.
Манипуляции внутри сосудов
Тем временем в тени кардиохирургии выросло новое направление, получившее название «инвазивная кардиология», развившееся из скромного диагностического метода ангиографии. Суть его состояла в том, что в сосудистое русло вводилась тоненькая трубочка-катетер. Через нее в коронарные (или любые другие) артерии подавалось рентгеноконтрастное вещество, позволявшее сделать четкий снимок нужного участка. Процедура не требовала ни наркоза, ни разреза: катетер вводился через прокол в стенке периферической артерии.
Миниатюризация современной техники открыла перед этой технологией новые возможности. Сегодня в сосудистое русло вводят двухпросветный катетер с баллончиком на конце. Достигнув места сужения, баллончик на несколько секунд с силой раздувается, размазывая бляшку по стенкам артерии, и таким образом восстанавливает ее пропускную способность. Новый метод, получивший название «ангиопластика», позволяет восстановить кровоснабжение даже в полностью забитом жировой пробкой сосуде. Для больных это означало радикальное упрощение лечения: вместо обширной операции с общим наркозом и остановкой сердца — прокол на ноге. Утром приходишь на процедуру, вечером уходишь домой со здоровыми артериями.
Правда, поначалу результаты ангиопластического лечения уступали хирургическим: на месте размазанной по стенке бляшки новая возникала еще скорее, чем на сшитых сосудах. Однако новые катетеры инвазивных кардиологов научились доставлять на исправленный участок стенты — металлические пружинки, бравшие на себя роль внутренней арматуры сосуда. Это затрудняло образование новых бляшек. А в 2001 году всем известная фирма Johnson&Johnson начала наносить на стенты лекарство — противоопухолевый антибиотик серолимус, который предотвращал повторное образование сужений в местах установки стентов.
Эндоваскулярные (то есть основанные на манипуляциях внутри сосудов) решения появились и для других проблем, традиционно считавшихся хирургическими. Например, многие нарушения сердечного ритма лечили рассечением лишних проводящих путей или разрушением автономного генератора ритма. Сегодня это тоже можно сделать без операции: катетер проходит через полость желудочка сердца к сердечной стенке, установленные на нем специальные датчики обнаруживают патологический участок, затем к месту событий подходит другой катетер, дающий разряд, который и подавляет самовольную активность.
Лечение врожденных пороков сердца, казалось бы, невозможно без полномасштабной операции. Ну, в самом деле, что можно сделать, если в перегородке между правым и левым желудочками сердца зияет большая прореха, и обогащенная кислородом кровь из левого желудочка свободно смешивается с венозной кровью в правом желудочке? Только вскрыть грудную клетку, проникнуть внутрь сердца и заштопать отверстие. Но оказалось, что и это можно проделать, введя с помощью катетера внутрь желудочка пластиковую «заплатку» и прикрепить ее специальными «кнопками» к краям отверстия.
Протезы и доспехи
Пока инвазивная кардиология конкурировала с хирургами, те, опираясь на новые инженерные разработки, освоили новые методы лечения. Скажем, эффективный способ фибрилляции известен давно: пропустить через сердце мощный электрический разряд. Он заставит все клетки миокарда сократиться одновременно, тем самым восстанавливая синхронность их работы. А что делать, если фибрилляция прихватила человека дома или на улице? На то, чтобы привезти ему разрядник-дефибриллятор, отводится минут пять. Иначе можно попрощаться с мозгом: кора головного мозга еще чувствительнее к кислородному голоданию, чем сердечная мышца, и без кровоснабжения необратимо гибнет в течение нескольких минут. Чтобы избежать этого, недавно был создан имплантируемый автоматический дефибриллятор размером со спичечный коробок, состоящий из емкого конденсатора и специальных датчиков. Датчик днем и ночью следит за активностью сердечной мышцы. Как только начинается сбой, он дает команду, конденсатор разряжается, и работа сердца восстанавливается.
Идея имплантировать техническое устройство внутрь грудной клетки принесла свои плоды и в клинике хронической сердечной недостаточности. Лучше всего было бы создать протез, способный полностью заменить больное сердце и при этом не подверженный иммунному отторжению. Но, как уже говорилось, никакие созданные устройства пока близко не сравнятся с той надежностью и долговечностью, которыми обладает здоровое сердце.
В сентябре 2006 года Управление по продуктам и лекарствам США выдало компании Abiomed лицензию на выпуск прибора AbioCor — полного механического протеза сердца, который позволял тяжело больному человеку дожить до того, как появится возможность пересадить ему донорское сердце. Период такого ожидания иногда растягивается на несколько лет.
Чаще, однако, в качестве таких «мостов» используются устройства, протезирующие работу лишь части сердца, как правило, левого желудочка — самого мощного отдела, выталкивающего кровь в аорту. На сегодня целый ряд таких устройств серийно выпускается в разных странах. Они позволяют своим обладателям вести вполне нормальный образ жизни: ходить на работу, заниматься домашними делами и даже рожать и воспитывать детей.
Но есть и минусы. Во-первых, к ним надо как-то подводить энергию — не делать же больному новую операцию всякий раз, как у вживленного в его грудь насоса сядут батарейки! В разных моделях этот вопрос решен, соответственно, по-разному. В одних мотор находится снаружи, а внутрь идут трубки со сжатым воздухом, двигающим туда-сюда мембрану. В других мотор пребывает внутри тела (иногда даже внутри левого желудочка), а наружу выходят только провода питания. Но любой канал, проходящий через кожу, — это потенциальные ворота для инфекций. Поэтому в самых продвинутых моделях имплантируемый протез снабжен аккумулятором и зарядным устройством, получающим энергию от внешнего источника путем электромагнитной индукции, то есть без прямого контакта.
Вторая ахиллесова пята — подшипники: они быстро изнашиваются и вдобавок провоцируют образование тромбов. В этом отношении наиболее совершенна модель INCOR немецкой фирмы Berlin Heart. В ней никаких подшипников нет, а выполняющая роль мотора миниатюрная турбинка подвешивается в управляемом магнитном поле.
Вживление искусственного желудочка — большая и сложная операция, на подготовку к которой может уйти много времени. Ученые уже упоминавшейся фирмы Abiomed разработали турбинку диаметром меньше 3 миллиметров и длиной 10 миллиметров, приводимую в движение маленьким электромоторчиком. Она устанавливается на конце тонкого катетера и через прокол в артерии на ноге проводится в сердце, где и начинает работать. Производительность такого мини-насоса соответствует производительности здорового сердца: до 5 литров крови в минуту.
Врачи уже успели обнаружить, что иногда такие «мосты» выходят за пределы своей скромной роли: в сердце, избавленном от непосильных нагрузок, патологические изменения прекращаются или даже обращаются вспять. Такие случаи нечасты, но и не уникальны: примерно у 5—10% пациентов искусственный желудочек приводит к полному выздоровлению больного сердца, потом отпадает необходимость не только в пересадке, но и в дальнейшем использовании самого протеза, который просто удаляют.
Даже 5% от тех десятков тысяч, что стоят сегодня в почти безнадежной очереди за донорским сердцем, это тысячи людей, не только спасенных, но и возвращенных к нормальной жизни.
Стоимость донорского сердца даже в далеком будущем вряд ли упадет ниже 100 тысяч долларов. Так что даже в относительно богатых странах такое лечение доступно далеко не всем, кто в нем нуждается. Нельзя ли обойтись более дешевыми средствами?
Сердце в авоське
Двое из трех человек, ожидающих пересадки сердца, больны ДКМП — его самопроизвольным расширением. А что, если просто не позволить сердцу расширяться? Эта мысль приходила в голову медикам разных стран. В России центром таких поисков оказалось отделение хирургического лечения болезней миокарда Научного центра хирургии РАМН во главе с его заведующим доктором медицинских наук Алексеем Коротеевым.
Технология, разработанная группой под его руководством, в общих чертах выглядит так. Прежде всего больной проходит курс интенсивной кардиотерапии, позволяющий хотя бы приблизить параметры больного сердца к норме. Когда больному становится лучше, ему делают спиральную томографию, позволяющую создать точную трехмерную компьютерную модель исследуемого органа. Эта модель воплощается в материале, и по созданному муляжу индивидуально шьется сетка из специально обработанного дакрона. После чего больному делается операция, в ходе которой сетка надевается на его живое сердце.
Первые операции делались, как говорится, по жизненным показаниям. Но затем выяснилось, что если таким больным дакроновая кольчуга позволяет не умереть немедленно, то сердца, находящиеся на более ранних стадиях заболевания, получив дополнительную опору, возвращаются к практически нормальным параметрам.
За пять лет применения новый метод доказал свою эффективность. В отличие от пересадки сердца, возможности которой ограничены количеством донорских органов, имплантацию сетчатого каркаса можно выполнять десяткам тысяч больных.
Конечно, это лишь одно из возможных решений одной, хоть и весьма важной кардиологической проблемы. Вряд ли стоит ожидать появления лекарств или методов, которые радикально изменят ситуацию, как это в свое время сделали вакцины и антибиотики. Хотя, возможно, именно на эту роль сейчас претендуют стволовые клетки.











 Противовирусные препараты: за и против
Противовирусные препараты: за и против Добро пожаловать в Армению. Знакомство с Арменией
Добро пожаловать в Армению. Знакомство с Арменией Крыша из сэндвич панелей для индивидуального строительства
Крыша из сэндвич панелей для индивидуального строительства Возможно ли отменить договор купли-продажи квартиры, если он был уже подписан
Возможно ли отменить договор купли-продажи квартиры, если он был уже подписан Как выбрать блеск для губ
Как выбрать блеск для губ Чего боятся мужчины
Чего боятся мужчины Как побороть страх перед неизвестностью
Как побороть страх перед неизвестностью Газон на участке своими руками
Газон на участке своими руками Как правильно стирать шторы
Как правильно стирать шторы Как просто бросить курить
Как просто бросить курить

 - 2258 -
- 2258 -



